Ärzte und Therapeuten
Risikoprofil Arteriosklerose
Risikoprofil Arteriosklerose: Prävention kardiovaskulärer Erkrankungen
Die Arteriosklerose ist eine Erkrankung der arteriellen Gefäßwände. Zentrale pathologische Faktoren sind eine Dysfunktion des Endothels, Cholesterin-Ablagerungen in den Gefäßwänden und chronische Entzündungsreaktionen. Zu Beginn der Pathogenese gelangen Lipoproteine (Low Density Lipoprotein, LDL) durch ein geschädigtes Endothel in den subendothelialen Raum der Arterienwand. LDL wird durch Peroxidasen zu oxLDL oxidiert. Makrophagen speichern das oxLDL in Form von Lipidtropfen und werden zu Schaumzellen transformiert. Die Akkumulation der Schaumzellen bildet die makroskopisch erkennbaren, charakteristischen arteriosklerotischen Plaques an den Gefäßwänden.
Faktoren, die das Risiko für Arteriosklerose erhöhen:
- Erhöhte TMAO- und hsCRP-Werte im Blut
- Vitaminmangel (speziell Vitamin B2, B6, B12 und Folsäure)
- Bluthochdruck
- Diabetes mellitus
- Dyslipoproteinämie: erhöhte Triglycerid-, Lipoprotein a-, (LDL-)Cholesterin-Werte, niedriges HDL-Cholesterin im Blut
- Hyperhomocysteinämie
- Rauchen / Nikotin
- Ungesunde, fettreiche Ernährung
- Übergewicht und Bewegungsmangel
- Mangel an Antioxidantien
- Chronischer Stress
Die Arteriosklerose erhöht das Risiko für:
- Koronare Herzkrankheit und Herzinfarkt
- Schlaganfall
- Demenz
- periphere arterielle Verschlusskrankheit
- Nierenschwäche

Risikoprofil Arteriosklerose
Das neue Risikoprofil Arteriosklerose erfasst TMAO und hsCRP im Blut und gibt damit Aufschluss über die arterielle Gefäßbelastung.
Zusätzlich zum anschaulichen Befund erhalten Sie auf Wunsch individuelle Ernährungs- und Therapieempfehlungen.


TMAO fördert Arterioskerose
Systemisches Trimethylamin-N-oxid (TMAO) ist ein Schlüsselmolekül der Atherogenese: Es beeinflusst den Cholesterin- und Gallensäurestoffwechsel und treibt Entzündungen der Gefäßwand voran. Vorläufer ist das ausschließlich bakteriell gebildete TMA, das beim Abbau von z.B. Phosphatidylcholin und L-Carnitin entsteht. TMA wird in der Leber mittels Enzymen rasch zu TMAO oxidiert. Erhöhte TMAO-Spiegel sind mit einem höheren Risiko für kardiovaskuläre Erkrankungen assoziiert – insbesondere Herzinfarkt und Schlaganfall. TMAO steigert die Konzentration des Makrophagen-spezifischen Cholesterins und die Bildung von Schaumzellen in der arteriellen Gefäßwand.
Ist die Konzentration von TMAO im Serum erhöht, sollte der Fleisch- und Ei-Konsum reduziert werden. Über pflanzliches Allicin kann zudem die bakterielle TMA-Bildung verringert werden. Darüber hinaus ist bekannt, dass Di-Butanol die TMA-Bildung blockiert. Di-Butanol ist z. B. vermehrt in Traubenkernen, Rotwein und Olivenöl zu finden. Bei einem erhöhten hsCRP-Spiegel sollten antiinflammatorische Therapiemaßnahmen ergriffen werden. Individuelle Therapie- und Ernährungsempfehlungen erhalten Sie auf Wunsch mit dem Befund.
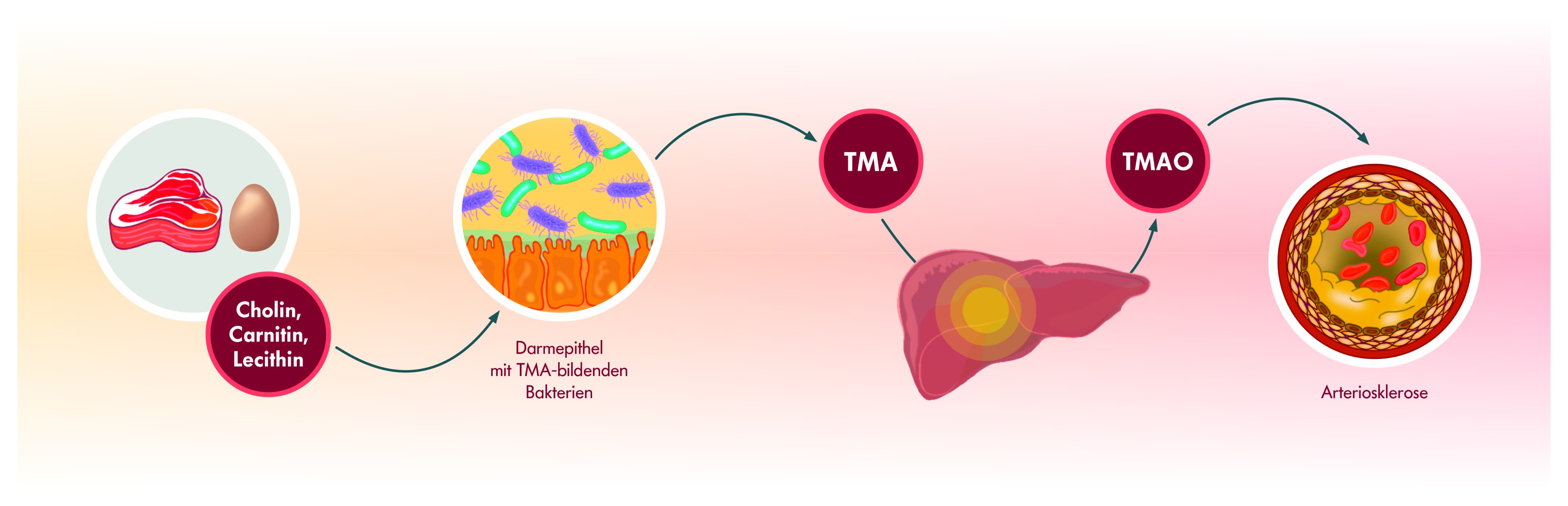




Cholesterin-Anreicherung und Schaumzellbildung
Fleisch und Eier enthalten Cholin und Carnitin - quartäre Ammoniumverbindungen, die einige Darmbakterien zu TMA umsetzen können. Auch die bei Sportlern beliebten L-Carnitin-haltigen Nahrungsergänzungsmittel sind in dem Zusammenhang kritisch zu sehen.
Untersuchungen an Mäusen zu den kausalen Zusammenhängen zwischen TMA, TMAO und Arteriosklerose haben gezeigt: Bekamen die Mäuse Cholin als Ausgangssubstanz des bakteriellen Stoffwechsels verabreicht, förderte das die Schaumzell-Bildung in der Arterienwand genauso wie die Gabe des schädlichen Endprodukts TMAO.
Eine TMAO-, Cholin- oder L-Carnitin-haltige Diät erhöhte außerdem die Spiegel der Scavenger-Rezeptoren, die an der Cholesterin-Anreicherung und der Bildung von Schaumzellen beteiligt sind. In der Arterienwand, der Leber und dem Darm veränderte die Diät den Sterolstoffwechsel.
Speziell das TMAO kann außerdem Entzündungen vorantreiben, indem es pro-inflammatorische Zytokine wie das IL-6 aktiviert. Ob es darüber hinaus die Wundheilung behindert, wird derzeit noch diskutiert.

Studien zur atherogenen Wirkung
Eine aktuelle klinische Studie hat die atherogene Wirkung von TMAO erneut bestätigt: Sie untersuchte bei mehr als 2.000 Patienten aus zwei unterschiedlichen Kohorten in der Schweiz und den USA die Zusammenhänge zwischen TMAO-Spiegeln und kardiovaskulären Ereignissen². Die Probanden hatten sich mit Verdacht auf akutes Koronarsyndrom vorgestellt. In beiden Kohorten konnten die TMAO-Spiegel kurz- und langfristige Risiken für schwere kardiale Komplikationen vorhersagen. Dabei waren die TMAO-Spiegel bei den amerikanischen Patienten insgesamt höhere als bei den schweizerischen Patienten, in der Folge traten bei den Amerikanern häufiger Komplikationen auf.
Bereits 2013 wiesen Ärzte einen Zusammenhang zwischen hohen TMAO-Spiegeln im Plasma und kardiovaskulären Ereignissen innerhalb der nächsten drei Jahre nach. In einer weiteren Studie von 2014 untersuchten sie Patienten mit Herzinsuffizienz. Im Vergleich zu gesunden Kontrollpersonen hatten sie erhöhte TMAO-Plasmaspiegel. Dabei waren hohe TMAO-Spiegel (> 8,51 μM) mit einer signifikant höheren Mortalität assoziiert als relativ niedrige Spiegel (< 3,03 μM).





hsCRP: Sensitiver Marker für chronische Entzündungen
Die Arteriosklerose geht mit einer chronischen, systemischen Entzündung einher, mit einem vergleichsweise niedrigen Anstieg von CRP (C-reaktives Protein). Der Nachweis des hochsensitiven C-reaktiven Proteins (hsCRP) ist zehnmal sensitiver als der des normalen CRPs, das Hinweise auf klinisch manifeste, akute Infektionen und Entzündungen liefert. Die Diagnostik des hsCRP ermöglicht deshalb eine verlässliche Diagnostik der systemischen Entzündungsprozesse und somit ein frühzeitiges therapeutisches Einschreiten. Erhöhte hsCRP-Werte sind ein Indikator für ein erhöhtes kardiovaskuläres Risiko.
Bei einem hsCRP-Wert über 0,56 mg/l liegt eine Silent Inflammation vor. Hier empfiehlt es sich mit dem Silent-Inflammation-Check genauer nachzuschauen. Mehr Informationen dazu finden Sie hier
Diagnostische Parameter
- TMAO
- hsCRP
Was kreuze ich an?
Sie finden das Risikoprofil Arteriosklerose auf unseren Auftragsformularen für Privatversicherte und für selbstzahlende, gesetzlich versicherte Patienten auf der 3. Seite, rechte Spalte unter:
- m500 Risikoprofil Arteriosklerose
Das könnte Sie auch interessieren
Literatur
1) Wu, W.-K. et al. (2015): Dietary allicin reduces transformation of L-carnitine to TMAO through impact on gut microbiota. Journal of Functional Foods, 15: 408-417. doi.org/10.1016/j.jff.2015.04.001
2) Li, X. S. et al. (2017): Gut microbiota-dependent trimethylamine N-oxide in acute coronary syndromes: a prognostic marker for incident cardiovascular events beyond traditional risk factors. Eur Heart J., 38(11): 814-824. doi: 10.1093/eurheartj/ehw582.
3) Gröber, Uwe: Orthomolekulare Medizin. Ein Leitfaden für Apotheker und Ärzte, 3. unveränderte Auflage, Essen, Wissenschaftliche Vertragsgesellschaft mbH Stuttgart, 2008.
